|
Maladie de ParkinsonMaladie de Parkinson
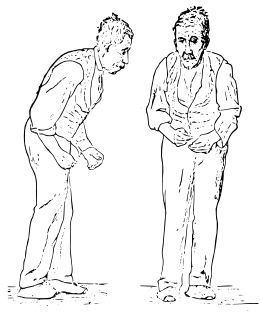
Illustration de l'attitude générale d'un patient atteint de la maladie de Parkinson par WR Gowers.
La maladie de Parkinson (abrégée « Parkinson », ou MP) porte le nom de James Parkinson, un médecin anglais ayant publié la première description détaillée de celle-ci dans An Essay on the Shaking Palsy en 1817. C'est une maladie neurodégénérative irréversible d'évolution lente. Caractérisée par une perte progressive de neurones dopaminergiques, cette maladie chronique affecte le système nerveux central (SNC) et provoque des troubles progressifs d'ordre moteurs, cognitifs et comportementaux. La « Triade parkinsonienne » regroupe les trois principaux symptômes moteurs de la maladie : akinésie, rigidité plastique et tremblements de repos[1]. C'est le second trouble neurodégénératif le plus fréquent après la maladie d'Alzheimer[2],[3]. La démence associée à la maladie de Parkinson est plus courante dans les stades avancés de la maladie. Ses causes sont encore mal connues, mais on estime qu'une combinaison entre facteurs génétiques et environnementaux joue un rôle[4]. Le tableau clinique est majoritairement la conséquence de la perte de neurones du locus niger (ou « substance noire ») et d'une atteinte des faisceaux nigrostriés (en). La maladie débute habituellement entre 45 et 70 ans et 1 % des personnes de plus de 60 ans en sont atteintes[5],[6]. La maladie de Parkinson se distingue des syndromes parkinsoniens qui sont généralement d'origines diverses, plus sévères et répondent peu aux traitements. Aucun remède à la maladie de Parkinson n'est connu, son traitement est symptomatique[7],[5]. Les traitements de première intention sont l'administration de levodopa (L-DOPA), les inhibiteurs de monoamine oxydase B (MAO-B) et les agonistes dopaminergiques[8]. Ces traitements médicamenteux perdent en efficacité avec la progression de la pathologie et produisent des effets secondaires dont des mouvements involontaires[9] et des désordres comportementaux[10]. D'autres formes de prises en charge (kinésithérapie, orthophonie, etc.) ont montré leur efficacité. En France, les agriculteurs ayant manipulé des pesticides pendant au moins 10 ans sont susceptibles d'être pris en charge à 100 % et d'être indemnisés[11]. Physiopathologie et anatomopathologie  La physiopathologie de la maladie a été récemment éclairée par la découverte de nombreux gènes impliqués dans des formes rares de la maladie. La maladie de Parkinson n'est pas liée à la maladie d'Alzheimer[12]. Dans la maladie de Parkinson, un déficit de dopamine apparaît dans certaines structures du cerveau et notamment de la substance noire. La substance noire est un noyau du mésencéphale émettant une grande partie de la dopamine vers le reste du cerveau. La dopamine est un neurotransmetteur appartenant aux monoamines et plus précisément aux catécholamines[13]. Elle sert de messager chimique entre deux neurones, synthétisée dans une terminaison axonale puis libérée dans la fente synaptique en réponse à un influx nerveux. Elle effectue son action de manière métabotropique au sein du système dopaminergique via les récepteurs dopaminergiques, ces derniers pouvant appartenir à deux grandes familles dites « famille D1 » ou bien « famille D2 ». Les altérations cérébrales dues à la maladie de Parkinson ne se limitent pas seulement à la sphère dopaminergique ; de nombreux systèmes de neurotransmetteurs (sérotoninergiques, cholinergiques, glutamatergiques, adénosinergiques, noradrénergiques[12] ou encore adrénergiques) sont également atteints. Le dérèglement du système dopaminergique par dégénérescence des neurones dopaminergiques dans la pars compacta du locus niger est néanmoins caractéristique de cette maladie ; c'est elle qui induit les principaux symptômes de la maladie de Parkinson[2]. Les processus biologiques suspectés d'entraîner la perte neuronale sont multiples : dysfonctionnement mitochondrial, apoptose, accumulation de protéines neurotoxiques et stress oxydant affectant la réparation de l'ADN neuronal lors de stress physicochimiques du neurone ; l'hyperactivation inappropriée de la protéine Cdk5 (kinase cycline-dépendante 5 (en)) normalement présente dans les neurones, supprime l'enzyme APE1 (voir Endonucléase) nécessaire à la réparation de l'ADN, ce qui peut conduire à la destruction de neurones. En 2003, il a été montré que la voie Cdk5-APE1 était perturbée chez des patients victimes de la maladie de Parkinson ou d'Alzheimer[14],[15],[16]. De même, une protéine mal conformée, l'α-synucléine, s'accumule anormalement dans les corps de Lewy et les neurites[2]. Selon certains auteurs cette protéine aurait un comportement infectieux de type prion[17]. Stades de Braak pour la maladie de Parkinson sporadique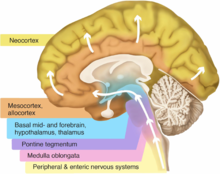 En 2003, Braak et collègues ont publié un modèle portant sur l'évolution de l'anatomopathologie et de la symptomatologie de la maladie de Parkinson sporadique[18]. Ce modèle est issu de l'étude rétrospective de cas diagnostiqués (de manière incidente ou clinique) de la maladie de Parkinson et au travers de l'observation d'épaisses sections provenant de nombreuses régions cérébrales. Ce fut le premier modèle à inclure le bulbe olfactif au sein d'un modèle de l'évolution de la maladie de Parkinson. Ce modèle influent pour la neurologie a permis d'ouvrir des pistes de recherche sur la maladie de Parkinson prodromale, sur l'identification des personnes à risque de la développer, ainsi que sur ses biomarqueurs potentiels utilisable au cours des phases précoces[19]. Une hypothèse de ce modèle est que la forme sporadique démarre par l'intrusion d'un agent extérieur au sein du corps humain, son entrée se faisant soit par le système respiratoire (le nez) soit par le tractus digestif. Cet agent pathogène arriverait ensuite au système nerveux central et serait à la base de la formation des corps de Lewy. La présence de ces inclusions au sein du système nerveux périphérique et notamment entérique est utilisé comme argument pour supporter cette hypothèse. Les auteurs supposent également que la maladie démarre au sein du système nerveux entérique et n'atteint le système nerveux central qu'au travers du nerf vague[20]. De plus, la pathologie cérébrale démarrerait au sein des noyaux moteurs dorsaux IX/X des nerfs vague et glossopharyngien. Le découpage de l'évolution de la maladie se fait ici en six grandes périodes appelées stades, chacun se rapportant à des structures neuronales ainsi que des symptômes spécifiques qui n'étaient respectivement pas atteintes ni présents au cours des stades précédents. Dans cette étude, le cortex cérébral ne comporte jamais d'inclusions de Lewy à moins qu'il n'y ait de lésions de la moelle spinale. En termes de symptomatologie, le type et la sévérité des symptômes sont liés à la progression au travers de ces différents stades[21]. Les stades les plus précoces se caractérisent par des symptômes non moteurs tels que la constipation et la perte progressive de l'odorat. Les symptômes moteurs ne prennent part qu'à partir de la moitié de l'évolution (c'est-à-dire au cours des stades 3 et 4)[22]. Enfin, Braak et collaborateurs notent que les corps de Lewy sont typiquement localisés au sein de dépôts de lipofuscine ou de granules de neuromélanine. Stade 1 Le stade 1 se caractérise par une implication plus ou moins limitée à la moelle allongée (medulla oblongata). La maladie démarre au sein des structures inférieures de la moelle spinale et du système olfactif. En particulier, le noyau moteur dorsal du nerf vague de la moelle allongée et du noyau olfactif antérieur sont affectés[22]. Les « neurites de Lewy », qui sont des agrégats d'α-synucléine filiformes, sont plus prévalents que les corps de Lewy globulaires à ce stade[18]. Stade 2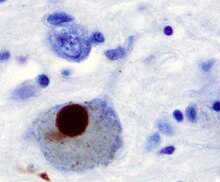 Tout comme le stade 1, le stade 2 se caractérise par une implication plus ou moins confinée aux territoires de la moelle allongée. En plus des atteintes observées au cours du premier stade, le stade 2 se caractérise par des lésions des noyaux du raphé du noyau réticulaire gigantocellulaire de la moelle allongée[22],[18]. La maladie évolue alors jusqu'à la moelle spinale, traversant des structures médullaires au locus coerelus dans le tegmentum pontique. De la même manière qu'au premier stade, les neurites de Lewy surpassent en nombre les inclusions à corps de Lewy[18]. Ces premières lésions des stades 1 et 2 sont dites non répondantes aux agonistes dopaminergiques car elles n'ont pas encore trait à la substance noire[19]. Une caractéristique clé de ce stade est l'apparition d'inclusions de Lewy dans les neurones de projection chargés en lipofuscine des noyaux caudaux du raphé et de la formation réticulaire. Les neurones de projection du complexe coerelus/sous-coerelus sont les premiers neurones chargés en neuromélanine du cerveau à développer des inclusions de Lewy[18]. Stade 3Le stade 3 se définit par une atteinte principalement limitée au tronc cérébral inférieur et supérieur en l'absence de lésions corticales. Au commencement du stade 3, la maladie a commencé à émerger au sein de mélanoneurones de la substance noire et des inclusions de corps de Lewy commencent à se former dans la pars compacta de la substance noire[22],[18]. Les neurones chargés en neuromélanine développent typiquement des corps de Lewy à l'intérieur de leurs accumulations de neuromélanine, et on observe souvent l'apparition d'un groupe de petits corps de Lewy dans un seul périkaryon. Au cours de la deuxième moitié de ce stade, il y a progression des lésions dans le noyau de Meynert qui est un noyau du prosencéphale basal riche en neurones cholinergiques[22]. Plus généralement, les neurones chargés en lipofuscine de noyaux magnocellulaires du prosencéphale basal commencent à être impliqués. Les structures affectées au cours des stades 1 et 2 commencent à développer plus de corps de Lewy[18]. Stade 4Le stade 4 se définit toujours par une atteinte principalement limitée au tronc cérébral inférieur et supérieur. Toutefois, à la différence du stade 3, on y observe les premières affections du cortex via le mésocortex temporal antéromédial. Le stade 4 se caractérise par une destruction sévère des neurones dopaminergiques de la pars compacta. Les neurones chargés en neuromélanine des noyaux vulnérables de la substance noire sont alors considérablement atteints. Il existe également une implication de l'allocortex, mais le néocortex n'est pas affecté au cours de ce stade. En particulier, on peut observer la pathologie au sein de l'amygdale et des noyaux du thalamus. Des dommages significatifs sont causés aux noyaux olfactifs antérieurs et on observe une très nette implication des noyaux magnocellulaires du prosencéphale basal[22],[18]. Stade 5Le stade 5 est caractérisé par une implication sévère du cerveau, y compris des aires néocorticales. En effet, au cours du cinquième stade, la maladie a commencé à envahir le néocortex et s'étend dans les structures temporales, pariétales ainsi que dans les lobes frontaux[22]. Le point de départ de l'atteinte néocorticale est le mésocortex temporal antéromédial[Quoi ?]. De là, les inclusions atteignent les aires d'association sensorielles du néocortex, les champs insulaires granulaires et agranulaires, le cortex cingulaire antérieur et les aires préfrontales. La mort cellulaire peut être observée dans la substance noire, le noyau dorsal du nerf vague, le noyau réticulaire gigantocellulaire et dans le locus coerelus[18]. Les parties vulnérables de la substance noire deviennent pratiquement dénuées de neurones chargés en neuromélanine, elles deviennent donc pâles en microscopie optique. Le nombre d'inclusions de Lewy décroît tandis que les agrégations extracellulaires en neuromélanine augmentent. Les aires d'association sensorielles de premier ordre, les aires prémotrices ainsi que les motrices et sensorielles de premier ordre sont encore dépourvues d'inclusions de Lewy à ce stade. Stade 6Tout comme le stade 5, le stade 6 est caractérisé par une implication sévère du cerveau, y compris des aires néocorticales. Le stade 6 est le dernier stade décrit par Braak et al. La maladie a alors totalement envahi le néocortex affectant les aires sensorielles et motrices corticales. La sévérité de la maladie est à son paroxysme[22],[18]. Physiopathologie des ganglions de la base Le modèle de Delong (1990)[23] vise à expliquer les désordres moteurs prenant leur origine dans les ganglions de la base (GB). Il constitue une première approche pour expliquer les symptômes d'akinésie et de dyskinésie des syndromes parkinsoniens, ces derniers apparaissant alors par une rupture d'équilibre entre les informations en provenance de la voie directe et celles en provenance de la voie indirecte des ganglions de la base. En situation physiologique, les neurones dopaminergiques de la substance noire ont un effet excitateur sur la voie directe des GB et inhibiteur sur leur voie indirecte. En situation de maladie de Parkinson, il y aurait en revanche affaiblissement de la voie directe et renforcement de la voie indirecte. Pour ce modèle, il existe un circuit fermé composé de plusieurs aires motrices corticales (dont l'aire motrice supplémentaire et certaines parties du cortex prémoteur et du cortex moteur), du putamen (entrée des GB recevant des projections depuis les aires motrices), de la part motrice du globus pallidus interne (GPi) et de la pars reticulata de la substance noire (ces deux dernières recevant des projections du putamen et sont considérées comme sortie des GB), de parties du globus pallidus externe (GPe) et des noyaux subthalamiques (STN), et des parties du thalamus ventrolatéral (qui reçoit des projections des parts motrices du GPi et de la SNr et se projette en retour sur les champs moteurs précentraux). Cette boucle motrice serait notamment constituée d'une voie directe, comprenant le putamen et ses projections GABAergiques sur les parties motrices du GPi et de la SNr ; ainsi que d'une voie indirecte comprenant le putamen et ses projections GABAergiques médiées par les sorties des ganglions de la base de manière indirecte, c'est-à-dire au travers d'une séquence de connexions impliquant le GPe et le STN. Dans ce cadre, une augmentation de l'activité de la voie indirecte est susceptible de mener à une hypokinésie, voire à une akinésie totale, par augmentation de l'inhibition pallidothalamique. Des études menées sur le singe lésés par injection de MPTP (une neurotoxine détruisant spécifiquement les neurones dopaminergiques de la SN[24]) affichent que ceux-ci ont une activité neuronale tonique troublées dans les deux sections du globus pallidus[25]. On observe chez eux une augmentation de l'activité neurale tonique au sein du GPi, tandis que dans le GPe les décharges toniques diminuent. Cette fluctuation de l'activité tonique représenterait une baisse de la sélectivité des informations au sein du circuit[24]. De plus, après injection, on observe également qu'au sein du GPi plus de neurones ont une activité neuronale phasique pour les mouvements volontaires ainsi que pour les stimulations proprioceptives[26]. Pessiglione et collègues ont mis en place une expérience d'apprentissage procédural chez le singe au cours de laquelle les singes non pathologiques entraînés montrent être capables d'initier un programme moteur dès la vision d'un obstacle. En revanche, les singes MPTP (ici caractérisés de préparkinsoniens) sont incapables de sélectionner des actions adaptées à ce contexte d'obstacle : leurs mouvements sont ralentis et guidés en-ligne par contrôle oculaire de l'action. De plus, ils auraient une difficulté à effectuer plusieurs actions en parallèle, avec séquençage des activités, ce qui se décrit aussi sous le terme de freezing. Ce phénomène de freezing et d'hésitations est amplifié lors de l'intervention des processus cognitifs, signifiant de ce fait que ces symptômes ne sont pas uniquement moteurs[27]. À l'inverse, le freezing est diminué lorsque la motivation à effectuer l'action dirigée vers le but augmente, en faveur d'une préservation des processus motivationnels, ceux-ci étant dès lors capable de compenser, au moins en partie, les troubles exécutifs[28]. Chez le patient parkinsonien, des résultats similaires ont été obtenus et la stimulation cérébrale profonde du STN seule (donc sans association à la levodopa) ne corrige pas l'exécution motrice en situation de prise de décision sous incertitude tandis que l'administration de L-DOPA corrige ces symptômes[29]. Ainsi, le syndrome parkinsonien ne se caractériserait pas par une perte de correction en-ligne des mouvements, mais bien plus par une perte de la capacité à sélectionner des schémas moteurs pertinents et adaptés au contexte[27],[30],[31]. Les neurones des GB recevraient et transmettraient ainsi plus d'informations au cours d'un syndrome parkinsonien, mais ces informations seraient moins spécifiques et cette perte de la spécificité engendrerait un défaut dans la détection corticale des priorités motrices, laissant le patient parkinsonien dans un état de confusion. Ce dernier aurait, par ce mécanisme, du mal à sélectionner, initier et exécuter les mouvements, tandis que sa rigidité proviendrait en partie de la sélection concomitante de schémas moteurs antagonistes[24]. Selon le modèle d'Alexander, DeLong et Strick (1986)[32], les GB sont découpés en territoires fonctionnels distincts et notamment sensorimoteurs (circuits moteur et oculomoteur), associatif (circuits préfrontal dorsolatéral et orbitofrontal latéral) et limbique (circuit cingulaire antérieur). Ce deuxième modèle est couramment utilisé pour expliquer l'apparition de symptômes moins spécifiques à la maladie de Parkinson tels que la dépression, l'apathie, les troubles anxieux ainsi que l'anticipation aversive. En effet, chez les patients parkinsoniens, on observe que les patients souffrant de dépression ont moins de projections dopaminergiques et noradrénergiques au sein du loecus coerelus ainsi que dans plusieurs régions du système limbique (cortex cingulaire antérieur, thalamus, amygdale et striatum ventral)[33]. De même, le niveau d'apathie des patients parkinsoniens semble corréler à la dénervation sérotoninergique du striatum ventral[34] et du noyau caudé, intervenant dans les circuits motivationnels[35]. Causes et facteurs de risqueLa maladie est caractérisée par l'agrégation en structures amyloïdes de protéines du SNC, les α-synucléines, à la suite de mauvais repliements. Ces α-synucléines s'associent en fibrilles puis forment des corps de Lewy déplaçant les organites intracellulaires au sein des neurones. L'α-synucléine forme des protéines pouvant se comporter comme un prion et dont on soupçonne un rôle dans l'origine de la maladie de Parkinson[36]. Toutefois, les causes originelles, processus ou facteurs de risque de cette maladie sont encore mal connus[37]. La maladie de Parkinson est une maladie idiopathique aux causes multiples qui entraînent la mort des neurones. Ils pourraient être la conséquence de l'interaction entre une prédisposition génétique (surtout chez des sujets de moins de 50 ans[38]) et des cofacteurs environnementaux. Depuis de nombreuses années, des facteurs causaux tels que les agents toxiques environnementaux, les métaux lourds et les pesticides sont suspectés[12]. Le premier facteur de risque reste avant tout l'âge même s'il y a des patients jeunes pour les formes génétiques de la maladie, ce qui fait de la maladie de Parkinson une maladie du vieillissement[39]. En France, depuis 2012, la maladie de Parkinson est reconnue maladie professionnelle par la mutualité sociale agricole[40],[41]. Les agriculteurs ayant manipulé des pesticides pendant au moins 10 ans sont susceptibles d'être pris en charge à 100 % et d'être indemnisés[11]. Facteurs de risque génétiquesUne petite partie des malades de Parkinson, environ 15 %, ont des formes génétiques de la maladie[12]. De plus, environ 15 % des personnes ayant la maladie de Parkinson ont un proche atteint[7]. Au moins 5 % des patients sont reconnus comme ayant une forme de la maladie liée à une mutation de gènes spécifiques[42]. Plusieurs gènes actifs ont été identifiés dans des familles de parkinsoniens :
Inflammation intestinaleLes protéines d'α-synucléine, présentes dans le système nerveux central (SNC) et notamment le bulbe olfactif, se retrouvent aussi dans le système nerveux entérique. En 2003, se basant sur les mécanismes de transmission du prion, Braak et al. posent comme hypothèse que la maladie à corps de Lewy (qui est une maladie proche mettant en jeu les mêmes agrégations amyloïdes d'α-synucléines) serait due à un pathogène neurotoxique à l'origine d'une atteinte initiale des structures nerveuses entériques déclenchant in situ une agrégation de l’α-synucléine. Ils postulent que la diffusion se ferait ensuite par transport axonal rétrograde et par voie trans-synaptique jusqu'au SNC via le nerf vague[37]. En 2018, certaines preuves solides suggèrent qu'une inflammation intestinale pourrait être responsable de la maladie de Parkinson pour au moins une partie des patients. Les patients atteints de la maladie de Crohn et de rectocolite hémorragique ont 28 % plus de risques de développer la maladie de Parkinson, suggérant des liens génétiques entre ces affections[28]. Les protéines d'α-synucléine s'agglutinent et forment des fibrilles qui endommagent les neurones. Les patients présentent ces fibrilles dans leur cerveau mais aussi dans leur intestin[47]. Les α-synucléines pourraient transiter vers le cerveau au travers du nerf vague[28],[48]. Les personnes ayant le nerf vague sectionné auraient ainsi moins de chances de développer la maladie de Parkinson[28]. La vagotomie semble donc protectrice et pourrait diminuer l'incidence de la maladie par rapport à la population générale[49]. Certains avancent l'hypothèse que la déconnexion de l'intestin du cerveau bloque le point d'entrée de l'α-synucléine[50]. La plupart des patients atteints de la maladie de Parkinson se plaignent de constipation jusqu'à une dizaine d'années avant que d'autres symptômes n'apparaissent[51]. Il est démontré que certains composants du microbiote intestinal, via la formation d'acides gras volatils, favorisent l'apparition de déficits moteurs médiés par l'α-synucléine et augmentent l'activité pro-inflammatoire de la microglie[52]. Des chercheurs du California Institute of Technology ont mis en évidence un lien biologique entre le microbiote intestinal et la maladie de Parkinson chez la souris[53]. Facteurs de risque environnementauxLa MPTP est une neurotoxine synthétique utilisée pour étudier la maladie chez le singe[54]. Elle provoque les symptômes permanents de la maladie de Parkinson en détruisant certains neurones dopaminergiques dans la substantia nigra du cerveau. Ce mode d'action a permis l'émergence de théories considérant que l'exposition à certaines toxines environnementales pourrait augmenter le risque de survenue d'une MP[3].  Exposition aux pesticides L'exposition à certains pesticides, notamment organophosphorés ou à base de cuivre[56], augmenterait le risque de développer une maladie de Parkinson de près de 70 % : 5 % des personnes exposées aux pesticides risqueraient de développer la maladie contre 3 % pour la population générale[57]. Cette maladie est effectivement plus fréquente en milieu rural qu'urbain. Un modèle animal confirme la responsabilité d'un pesticide, le roténone (agissant comme inhibiteur de l'activité mitochondriale), dans la constitution d'un syndrome parkinsonien incluant bradykinésie, instabilité posturale, démarche chancelante et tremblements [58]. Les organochlorés — interdits dans les pays développés, mais persistants dans l'environnement — seraient les premiers responsables (risque jusqu'à 2,4 fois plus élevé que la normale). Le risque est multiplié par trois si certains pesticides sont associés[59]. Le risque pourrait doubler en cas d'exposition à certains pesticides, tels que la roténone (un pesticide utilisé même en Agriculture biologique jusqu'en 2011) ou le paraquat (interdit dans l'UE), et herbicides, tel que l'agent orange[3],[60],[55]. Les pesticides augmentant le risque de maladie de Parkinson comportent le roténone, le paraquat, le carbamate, l'organochlorine (composant du DDT), le pyréthroide ou encore l'heptachlore[27]. Une étude sur l'agent orange a mis en évidence que certains facteurs d'exposition indirecte aux pesticides, par exemple la vie en milieu rural, augmentaient également le risque[55]. En France, la Sécurité sociale a reconnu en 2006 un cas de maladie de Parkinson comme maladie professionnelle pour un ancien salarié agricole[61]. Depuis le , le lien entre la maladie de Parkinson et les pesticides est officiellement reconnu par l'État français avec l'entrée en vigueur du décret no 2012-665[62],[63],[64]. Elle est également reconnue comme telle en cas d’exposition au bioxyde de manganèse[65]. Exposition aux solvantsL'exposition à certains solvants constitue un facteur de risque de développer une maladie de Parkinson[66]. La sévérité de la maladie est directement corrélée au degré d'exposition aux solvants organiques[67]. Un lien significatif entre l’exposition au trichloréthylène et au tétrachlorométhane avec le risque de survenue de la maladie de Parkinson est établi[68]. En 2023, une étude portant sur une cohorte de 340 489 vétérans du corps américain des Marines, dont une moitié avait consommé de l'eau contaminée par du trichloréthylène et d'autres composés organiques volatils et l'autre non, montre que la prévalence de la maladie de Parkinson est chez les premiers supérieure de 70 % à celle des seconds[69],[70]. Autres produits chimiquesL’Autorité européenne de sécurité alimentaire (EFSA) a identifié différents produits chimiques associés très probablement à l’apparition de la maladie de Parkinson[27] :
Autres facteurs environnementauxL'exposition aux radiations ionisantes est suspectée d'être un facteur de risque[71]. L'exposition à des métaux (éléments-traces métalliques tels que l'aluminium ou les métaux lourds), via une accumulation de ces métaux dans la substantia nigra, a été fortement suspectée dans les années 1970, mais les études n'ont pas pu confirmer de lien de cause à effet[3] et sont actuellement remises en cause ; et la maladie est dans ce cadre perçue comme sporadique sauf pour une proportion minoritaire[72]. Les traumatismes crâniens ont été associés à la maladie de Parkinson mais ne constituent pas un facteur de risque prouvé, l'augmentation des admissions de malades parkinsoniens en hôpital pour traumatismes crâniens semblant une conséquence de l'évolution des troubles moteurs liés à la maladie, et non une cause[73]. L'utilisation dans l'alimentation et la médecine traditionnelle, notamment dans les Antilles françaises, d'annonacine extraite du corossol est responsable de l'apparition de syndromes parkinsoniens atypiques (notamment de paralysie supranucléaire progressive) à des fréquences anormalement élevées[74]. H. pylori pourrait contribuer à la survenue de la maladie de Parkinson[75] ; l'éradication d'Helicobacter pylori améliorerait les résultats du traitement par lévodopa[76]. Deux bactéries du microbiote intestinal (Enterococcus faecalis et Eggerthella lenta) dégradent l’essentiel de la Lévodopa (L-dopa) : E faecalis transforme le médicament en dopamine dans l’intestin, même en présence du Carbidopa (composé censé inhiber la réaction de transformation dans l’intestin) ; jusqu'à 56% de la L-dopa ne parvient jamais au cerveau, avec des variations selon les patients[77]. Le gène et les enzymes bactériens responsables de cette biodégradation du médicament sont identifiés[77]. Ainsi, une nouvelle molécule (AFMT) 1 000 fois plus efficace (in vitro) que le carbidopa a aussi pu être conçue. Après que E. faecalis a converti le médicament en dopamine, l'autre bactérie (E lenta) transforme cette dopamine en méta-tyramine qui semble responsable d'effets toxiques (troubles gastro-intestinaux graves et arythmies cardiaques) observés chez les patients traités[77]. Facteurs environnementaux protecteursLa pratique régulière du sport permet de diminuer significativement le risque de développer la maladie de Parkinson[17]. Le tabagisme, lui, entraînerait également une réduction du risque de développer une maladie de Parkinson[78], dans ce cas, le risque des fumeurs pourrait être réduit d'un tiers par rapport aux non-fumeurs[3]. Le mécanisme de cette protection reste inconnu, mais pourrait être dû à l'effet stimulant de la nicotine sur la dopamine[3]. La fumée du tabac contient des composés qui agissent comme inhibiteurs de la monoamine oxydase et qui pourraient également contribuer à cet effet[79]. Des essais d'utilisation de nicotine en patch ont été débutés en 2012[80],[81]. L'étude NIC-PD affichait des résultats plutôt mitigés quant au ralentissement de la progression de la maladie, voire que la nicotine par patch transdermaux pouvait accélérer la progression évaluée par l'échelle UPDRS relativement au groupe placebo[82]. Un possible rôle protecteur des œstrogènes et des anti-inflammatoires non stéroïdiens a été suspecté mais reste à démontrer[3]. Le rôle protecteur des œstrogènes expliquerait le plus grand nombre d'hommes touchés par la MP[12] (45 % de femmes contre 55 % d'hommes)[83]. AlimentationLa consommation de café, et notamment de caféine, pourrait avoir un rôle protecteur[84],[85]. De plus, les preuves accumulées jusqu'à présent démontrent un lien entre les habitudes alimentaires et l'incidence de la maladie. En effet, une étude prospective basée sur un questionnaire de l'alimentation auquel ont répondu 131 368 participants démontre que le régime méditerranéen diminue l'incidence de la maladie de Parkinson. Cette étude n'identifie pas de facteur protecteur en particulier. Cependant, la consommation de poisson à la base de ce régime est riche en acides gras de type oméga-3 à chaînes longues qui pourraient être en lien avec la diminution du risque. De plus, une autre étude de 5 000 sujets suivis sur une période de 6 ans démontre qu'une forte consommation d'omégas-3 est associée à une diminution du risque de la maladie de Parkinson. Des études supplémentaires sont nécessaires pour déterminer si les omégas-3 peuvent exercer un effet neuroprotecteur et par quel mécanisme ceux-ci agissent[86]. Dans une étude transversale, une adhésion plus élevée au régime mediterranean-DASH intervention for neurodegenerative delay (MIND) était significativement associée à un âge plus élevé au début de la maladie, en particulier chez les femmes, qui présentaient une différence allant jusqu'à 17,4 ans entre les tertiles les plus élevés et les plus bas d'adhésion au régime[87]. Le régime MIND, conçu par Martha Clara Morris, consiste à promouvoir l'apport d'acides gras polyinsaturés relativement aux graisses saturées, du fait de leurs bénéfices sur la biologie cellulaire neuronale[88]. Des études observationnelles montrent que ce type de régime aurait en effet des répercussions positives sur l'évolution des fonctions mentales avec l'âge avec notamment une réduction de l'incidence de la maladie d'Alzheimer[89] et une apparition retardée de la maladie de Parkinson[90]. Des études interventionelles sont toutefois nécessaires pour s'assurer de la robustesse de ces résultats. Une consommation importante de poivrons et d'aubergines et des légumes de la famille des solanacées pourrait en raison de leur teneur naturelle en nicotine prévenir en partie la maladie[91]. D'après une revue de la littérature, l'ingestion de vitamine E la plus élevée par rapport à la plus basse diminue le risque de 25 %[92]. Une consommation plus élevée d'antioxydants alimentaires, en particulier de vitamine E, de vitamine C et de polyphénols tels que les anthocyanes, est associée à un risque plus faible de maladie de Parkinson[93]. DiagnosticL'âge moyen au moment du diagnostic est de 58 ans[94]. Une étude[95] suggère que les personnes en phase prodromique peuvent présenter une plus grande déficience en termes de mobilité et de force par rapport à la population générale, et ce jusqu'à 3 ans avant le diagnostic de la maladie. D’où l'intérêt de rechercher des signes précurseurs, afin de mettre en place un traitement plus précoce, capable de stopper ou de ralentir l’évolution de la maladie[96]. Clinique La 1re ligne contient les mots “Catherine Metzger” et la seconde “13 octobre 1869”.  Le diagnostic est basé sur le constat de symptômes spécifiques du syndrome parkinsonien[98] :
À ces symptômes constituants le syndrome parkinsonien peuvent également s'ajouter d'autres symptômes moteurs tels qu'une instabilité posturale et une dysarthrie, tandis que la rigidité est susceptible d'engendrer des douleurs[99],[100]. Au cours d'une maladie de Parkinson évoluée, il est possible de voir apparaître un syndrome de Pise[101], cette dernière pouvant également survenir de manière iatrogène à la suite d'une stimulation cérébrale profonde trop forte du STN[102]. Symptomatologie cognitiveAu cours de l'évolution de la maladie de Parkinson, plusieurs symptômes d'ordre non moteur et notamment cognitifs peuvent survenir. Ce déclin cognitif est alors généralement lent et insidieux[103]. On y compte notamment des signes de syndrome dysexécutif[1]. Ce syndrome dysexécutif évoluera chez certains patients en une démence, dite démence associée à la maladie de Parkinson, tandis que les majorité des patients n'auront que des troubles neurocognitifs mineurs[103]. Le risque de démence est majoré par l'avancée en âge[104],[103]. Sur le plan cognitif, ce profil dysexécutif se caractérise par des troubles de l'inhibition et de la flexibilité mentale, de la fluence verbale (sémantique et phonémique) ainsi que de la déduction de règles et de leur maintien en mémoire de travail, ou encore en abstraction de concepts[105],[106],[107],[108],[109]. Les tâches d'empan envers (répétition d'une liste de chiffres dans le sens inverse par exemple) peuvent aussi mettre en avant un déficit de mémoire de travail[12] relativement aux capacités de mémoire à court terme en tâche d'empan endroit. En cas de démence associée à la maladie de Parkinson, l'évolution de la maladie pourra faire apparaître des troubles des fonctions instrumentales (langage, visuoconstruction, visuospatial et visuoperceptif)[103]. Enfin, la stimulation cérébrale profonde, tout particulièrement lorsqu'elle est appliquée au sein du STN postéro-supérieur[110], pourrait contribuer aux troubles de la fluence verbale et au ralentissement en tâche de Stroop [111],[112],[113],[17],[114]. Les premiers changements cognitifs dus à la maladie de Parkinson semblent être, en moyenne, exécutifs, visuospatiaux, puis parfois mnésiques (trouble de la récupération sans déficit du stockage), compliquant dès lors le diagnostic différentiel avec une démence à corps de Lewy[103]. De manière générale, il semblerait que les patients parkinsoniens ayant un trouble neurocognitif mineur, en comparaison aux patients parkinsoniens n'ayant pas de troubles cognitifs significatifs, affichent une connectivité fonctionnelle moindre du thalamus médiodorsal avec le cortex paracingulaire ; tandis qu'en comparaison aux patients ayant une démence associée à la maladie de Parkinson, ils ont une connectivité accrue entre le thalamus médiodorsal et le cortex cingulaire postérieur. De plus, certaines structures impliquées par les boucles des ganglions de la base seraient impliquées dans ces troubles cognitifs[115]. Symptomatologie neuropsychiatriqueLa maladie de Parkinson est susceptible de s'associer à des troubles neuropsychiatriques[116] tenant d'un syndrome dysexécutif comportemental. Parmi ceux-ci, on peut trouver une hypoactivité, une apathie (avec un intérêt réduit pour les actions dirigées vers un but), une asthénie, des troubles anxieux, une anticipation aversive et des attaques de paniques, des troubles du comportement alimentaire, ainsi que des méconduites sexuelles et urinaires, des troubles de l'humeur et de la personnalité, des hallucinations ainsi qu'une somnolence diurne accrue[12],[106],[107],[17],[103]. La dépression[117] fait partie des symptômes inauguraux de la maladie de Parkinson[37] de même que les troubles du comportement en phase de sommeil paradoxal. Certains symptômes, dits productifs, sont également susceptibles d'apparaître tels que des hallucinations visuelles et/ou auditives et des illusions[118]. Une « personnalité parkinsonienne » a été décrite : elle serait caractérisée par une forme de rigidité psychologique qui annoncerait la rigidité motrice, un souci de contrôle et un perfectionnisme qui correspondent, en outre, à la description de l'état hypodopaminergique, qui est caractérisé principalement par un déficit dans la recherche de nouveauté (novelty seeking)[119]. Autres symptômesLes symptômes inauguraux les plus fréquents sont la dépression, l'altération de l'odorat (symptôme difficile à évaluer[120]), les troubles du comportement en phase de sommeil paradoxal, des troubles de la parole (voix monotone, débit saccadé)[121] puis le tremblement, la difficulté de marcher (maladie asymétrique, elle touche plus sévèrement un côté du corps), signes généralement associés à des douleurs. Après cette phase, on enregistre souvent des symptômes autres que moteurs. D'autres symptômes peuvent être rencontrés plus ou moins tardivement : chutes, hypersalivation, réflexe oculopalpébral inépuisable, une micrographie (la calligraphie diminue en amplitude), des troubles de l'élocution (difficulté à articuler, voix rauque et de faible intensité), des troubles de la déglutition, de l'hypotension orthostatique, des troubles urinaires, etc. En effet, la maladie de Parkinson est susceptible d'engendrer un syndrome dysautonomique (constipation, hypotension orthostatique, etc.)[1]. Imagerie  Le diagnostic de maladie de Parkinson est habituellement clinique. En théorie, la certitude du diagnostic n'est obtenue que par l'étude histologique du cerveau mais les critères diagnostiques actuellement définis permettent de faire le diagnostic sans trop de difficultés. Le scanner cérébral par tomodensitométrie des personnes atteintes de la maladie de Parkinson est habituellement normal[123]. L'imagerie par résonance magnétique sensible au fer (IRM T2*) peut être utilisée dans un cadre diagnostique. En effet, le fer peut être témoin de la mort cellulaire et le signal T2* diminue en présence de fer tandis que son inverse (R2*) augmente[124]. Dans la maladie de Parkinson, il existe une concentration en fer trop importante par rapport à la moyenne pour le même groupe d'âge au sein de la substance noire du fait de la perte de neurones dopaminergiques[125]. De plus, l'imagerie pondérée en fonction de la susceptibilité est elle aussi un marqueur fiable de la présence de fer intracérébral en étant à la fois sensible et spécifique à la maladie[126]. L'IRM T2* et l'imagerie pondérée en fonction de la susceptibilité sont toutes deux capables d'afficher le signe d'effacement de la queue d'hirondelle (swallow tail) dans la substance noire dorsolatérale. La tomodensitométrie et l'IRM sont également utilisées, en pratique clinique, pour écarter d'autres maladies pouvant engendrer un syndrome parkinsonien telles que l'encéphalite, les AVC chroniques, les tumeurs des ganglions de la base et l'hydrocéphalie[123]. Le Dat-scan est un type de scintigraphie cérébrale qui consiste à tracer les transporteurs de la dopamine de manière à pouvoir observer son parcours dans le cerveau. En effet, la tomographie par émission de positons (TEP) permet d'afficher l'activité métabolique des transporteurs dopaminergiques dans les ganglions de la base. Or, dans la maladie de Parkinson, on sait qu'il existe une mort pré-synaptique et les transporteurs de la dopamine disparaissent donc, le DaTSCAN est donc indiqué pour détecter la perte fonctionnelle des neurones dopaminergiques. Cette scintigraphie cérébrale (DaTSCAN) permettrait de montrer l'atteinte du striatum[127]. Un DaTSCAN est considéré comme normal si l'on peut observer une activité dopaminergique symétrique au sein des deux putamens des striatums, mais en cas d'asymétrie l'hypofixation dopaminergique est susceptible de dénoter une maladie de Parkinson. Le DaTSCAN corrèle bien avec le diagnostic clinique de la maladie de Parkinson[128]. De plus, une activité liée à la dopamine dans les ganglions de la base peut permettre d'exclure le syndrome parkinsonien iatrogène[123]. Une des premières indications du DaTSCAN fut de permettre la différenciation entre les tremblements essentiels des tremblements non essentiels (« parkinsoniens »)[129] et il dispose également également d'une AMM pour faire la distinction entre une démence due à la maladie d'Alzheimer ou une due à la démence à corps de Lewy. Toutefois, il faut noter que le DaTSCAN est incapble de différencier une démence associée à la maladie de Parkinson et une démence à corps de Lewy. L'IRM de diffusion peut permettre de différencier la maladie de Parkinson des syndromes parkinsoniens atypiques ainsi que de différencier entre les sous-types moteurs de la maladie de Parkinson[130], mais sa valeur diagnostique reste sujette à débat[123]. Diagnostic différentielPlusieurs maladies sont susceptibles de ressembler à une maladie de Parkinson. Ce faisant, il est nécessaire, lors du diagnostic, de distinguer cette dernière des pathologies similaires. On doit notamment distinguer la maladie de Parkinson du tremblement essentiel. En effet, il existe plus d'une vingtaine d'autres causes de tremblements, notamment la plus fréquente, le tremblement essentiel, qui est un tremblement lors des mouvements (ou dans le maintien d'attitude : tremblement postural), et non de repos, comme l'est le tremblement parkinsonien. Seul un diagnostic posé par un neurologue permet de confirmer l'existence d'une pathologie précise. De plus, il faut distinguer la MP de l'apparition de symptômes non spécifiques pouvant donner l'aspect d'une dépression ou avoir une allure rhumatismale ; ou encore de la chorée de chorée de Huntington et de la neuroacanthocytose, et de l'Hydrocéphalie à pression normale qui ne présente typiquement pas de syndrome parkinsonien mais des troubles de la marche en sont évocateurs[131]. Syndromes parkinsoniensParmi les syndromes parkinsoniens semblables à une maladie de Parkinson on retrouve :
Évolution Depuis 1998, la maladie de Parkinson est classée, comme certaines maladies dégénératives plus rares, dans le groupe des synucléinopathies : dans ces pathologies, la protéine α-synucléine s'accumule et « empoisonne » les cellules. Il s'agit du principal composant des corps de Lewy, les indicateurs pathophysiologiques de la MP et du second composant en importance dans les plaques séniles distinctives de la maladie d'Alzheimer[139]. Premiers troublesLes premiers symptômes de la maladies peuvent inclure des troubles du sommeil, de la digestion, de l'olfaction et de la vision des couleurs et des contrastes[17]. Les troubles du sommeil paradoxal entraînant des mouvements violents et, dans certains cas, des blessures chez le conjoint, apparaissent en moyenne treize ans avant les premiers symptômes moteurs. L'anosmie (perte de l'olfaction) étant présente, selon certaines études, chez 100 % des patients atteints de MP, son apparition, fréquemment considérée comme un aspect normal du vieillissement, pourrait être un symptôme avant-coureur plus alarmant. Selon une étude hollandaise, l'anosmie prédirait cinq ans à l'avance la maladie dans 12,5 % des cas — une performance cependant trop modeste pour appliquer le test d'anosmie isolément à toute la population[140]. La fatigue, un autre symptôme omniprésent chez les patients parkinsoniens, pourrait découler d'un processus ayant pour origine une dégénérescence de l'innervation du cœur. La présence de corps de Lewy dans cet organe et dans les nerfs sympathiques qui l'excitent, chez des patients atteints de MP, appuient cette hypothèse. Les nerfs du cœur pourraient bien être atteints avant le système sympathique. La constipation, un symptôme encore non élucidé observé par James Parkinson, pourrait résulter d'une dégénérescence semblable, puisque des corps de Lewy tapissent diverses régions du tube digestif chez plusieurs, sinon tous les parkinsoniens. Une vaste étude prospective a montré que les personnes souffrant de constipation à l'âge adulte avaient quatre fois plus de risque que les autres d'être atteintes de MP plus tard. Les corps de Lewy dans le tube digestif et la constipation qui en résulte, selon l'hypothèse, pourraient être les premiers signes avant-coureurs de maladie, puisqu'ils apparaîtraient plus de quinze ans avant le diagnostic[141]. Symptômes moteursLes symptômes moteurs n'apparaissent que lorsque 50[12] à 70 % des neurones de la substance noire ont été détruits[142]. Les tubercules olfactifs et le locus cœruleus sont affectés précocement, ce qui entraîne des troubles de l'olfaction et du sommeil (agitation nocturne et cauchemars) initiaux[141],[143]. Ultérieurement, des structures impliquées dans la régulation motrice (substance noire) situées dans la partie haute du tronc cérébral vont être atteintes et entraîner les signes moteurs caractéristiques de la maladie. Enfin, après plusieurs décennies d'évolution, des structures corticales peuvent être touchées. Impact sur l'entourage de la personne maladeEn France, le conjoint d'une personne atteinte de la maladie de Parkinson lui consacre en moyenne huit heures par jour. 52 % des conjoints de personnes souffrant de la maladie de Parkinson limitent les sorties du domicile sans le patient. 47 % des conjoints parkinsoniens font chambre à part ou utilisent des lits jumeaux, 46 % ont recours à une aide à domicile[144]. Au Québec, Chloé Sainte-Marie et Gilles Carle ont fondé le Réseau des aidants pour « sortir de l’isolement, être reconnus et pouvoir compter sur de l’aide[145],[146] ». Épidémiologie
La maladie de Parkinson est la seconde maladie neurodégénérative la plus fréquente après la maladie d'Alzheimer[3]. Sa prévalence (proportion dans une population à un instant donné) dans les pays occidentaux est d'environ 0,3 % dans la population générale. Elle augmente avec l’âge, atteignant 1 % chez les plus de 60 ans, et jusqu'à 4 % chez les plus de 80 ans[3]. Cependant, les études épidémiologiques dans cette tranche d'âge ne distinguent pas la maladie de Parkinson des syndromes parkinsoniens. L'incidence de la maladie de Parkinson est comprise entre 8 et 18 pour 100 000 années-personnes[3] (nombre de nouveaux cas pour 100 000 personnes par an). L'âge moyen d'apparition de la maladie est d'environ 60 ans, même si 5 à 10 % des cas, classés comme précoces, commencent entre 20 et 50 ans[7]. La maladie de Parkinson pourrait être moins fréquente chez les personnes d'ascendance africaine et asiatique, ce qui reste contesté[3]. Les hommes seraient plus souvent atteints que les femmes mais les études ne sont pas unanimes sur ce point[147]. En France, en 2015, 160 000 personnes sont traitées pour la maladie de Parkinson et 26 000 nouveaux cas apparaissent par an[98]. C'est la deuxième cause de handicap moteur majeur chez les sujets âgés après les accidents vasculaires cérébraux[148]. Le nombre de patients en France a été multiplié par 2 entre 1993 et 2018 et une augmentation de 50 % d'ici à 2030 est attendue. Cette augmentation est due principalement à l'augmentation de l’espérance de vie, à un meilleur dépistage de la maladie ainsi qu'à d'autres facteurs environnementaux non clairement définis[17]. La maladie touche particulièrement les agriculteurs et les riverains des exploitations en particulier viticoles en raison de l'exposition aux pesticides[17]. En dehors des formes rares clairement d'origine purement génétique qui touchent des patients parfois dès 20 - 30 ans, la répartition de l'incidence de la maladie au sein des groupes de populations semble relativement homogène. Cette répartition semblait plus prévalente chez les populations subsahariennes mais finalement de nouvelles études semblent indiquer qu'il n'y aurait pas de variations significatives selon les ethnies. Les données n'ont cependant pas la même fiabilité selon les pays[17]. PronosticIl s'agit d'une maladie chronique, avec aggravation progressive, d'évolution, en règle, très longue. L'espérance de vie est diminuée[149]. Le risque de mortalité est à peu près doublé par rapport à une population non parkinsonienne, la cause la plus fréquente étant probablement les infections pulmonaires[150]. Les chutes sont une complication fréquente de la maladie[150]. Une méthode d'évaluation de la sévérité de la MP est l'échelle unified parkinson's disease rating scale (UPDRS), ainsi que sa version modifiée la MDS-UPDRS. Ces échelles sont couramment utilisées en pratique clinique[151]. Si les symptômes moteurs de cette maladie ne sont pas traités, ceux-ci évoluent rapidement au cours des premiers stades de la maladie et plus lentement ensuite. Sans traitements, le patient perd, en moyenne en huit ans, ses capacités de déplacement autonome et peut devenir alité après 10 ans d'évolution. Toutefois, les traitements ont significativement amélioré le pronostic relatif à ces symptômes moteurs, mais ils sont également une nouvelle source de handicap pour les patients du fait des effets iatrogènes de la levodopa se développant au cours de son utilisation[152]. Parmi les patients utilisateurs de levodopa, le temps nécessaire à la progression des symptômes pour atteindre le stade de haute dépendance envers les aidants est d'environ 15 ans[153]. Il est difficile de prédire l'évolution de la maladie chez un individu donné[153]. L'âge est le meilleur indicateur de la progression de la maladie [154]. Le taux de déclin moteur est plus élevé chez les personnes moins atteintes au moment du diagnostic, tandis que les troubles cognitifs sont plus fréquents chez les personnes âgées de plus de 70 ans au moment de l'apparition des symptômes[154]. Étant donné que les thérapies actuelles améliorent les symptômes moteurs, le handicap est actuellement principalement lié aux caractéristiques non motrices de la maladie[154], mais la relation entre la progression de la maladie et le handicap n'est pas linéaire. Au fur et à mesure que la maladie progresse, l'incapacité est davantage liée aux symptômes moteurs qui ne répondent pas de manière adéquate aux médicaments, tels que les difficultés de déglutition et d'élocution et les problèmes de marche et d'équilibre, ainsi qu'aux complications induites par la lévodopa, qui apparaissent chez 50 % des personnes après 5 ans d'utilisation de la lévodopa[153]. Enfin, après dix ans, la plupart des personnes atteintes de la maladie présentent des troubles autonomes, des problèmes de sommeil, des altérations de l'humeur et un déclin cognitif[153]. Tous ces symptômes, en particulier le déclin cognitif, augmentent considérablement l'incapacité[154],[153]. L'espérance de vie des personnes atteintes de la MP est réduite[153]. Les taux de mortalité sont environ deux fois plus élevés que ceux des personnes non atteintes[153]. Le déclin cognitif et la démence, l'âge avancé au moment de l'apparition de la maladie, un stade plus avancé de la maladie et la présence de problèmes de déglutition sont tous des facteurs de risque de mortalité. Un modèle de maladie principalement caractérisé par des tremblements, par opposition à la rigidité, prédit toutefois une meilleure survie[153]. Les décès par pneumonie d'aspiration sont deux fois plus fréquents chez les personnes atteintes de la MP que dans la population en bonne santé[153]. En 2016, la maladie de Parkinson a entraîné environ 211 000 décès dans le monde, soit une augmentation de 161 % depuis 1990[155]. Le taux de mortalité global a augmenté de 19 % pour atteindre 1,81 pour 100 000 personnes au cours de cette période[155]. Traitements MédicamentsIl n'existe pas à l'heure actuelle de traitement curatif de la maladie chez l'humain. Les traitements médicamenteux restent donc aujourd'hui encore purement symptomatiques (agissant sur les symptômes). Les traitements sont, en 2024, suffisamment efficaces pour améliorer les symptômes principaux mais ne permettent pas de stopper la progression de la maladie[156]. Les symptômes sont rangés en deux catégories : moteurs et non moteurs[116]. Sous l'influence des traitements et la progression de la maladie, les symptômes vont se modifier. Des mouvements anormaux (dyskinésies) apparaissent pouvant être parfois très impressionnants. Ce sont des mouvements parasites très variés des mouvements volontaires (ouverture-fermeture des yeux, grimace, mouvements de langue, de rotation de la tête, d'ascension d'une épaule, d'enroulement du bras ou de la jambe…) Symptômes moteursL-DOPALa levodopa, ou L-DOPA, est le traitement le plus utilisé. Ce médicament doit être transformé en dopamine dans le cerveau pour combler le déficit induit par la maladie. La transformation devrait idéalement se passer dans le système nerveux central, mais elle se produit aussi dans l'intestin puis dans tout l’organisme par la DOPA décarboxylase au niveau sanguin. Pour cette raison, ce traitement est couplé à un inhibiteur de la décarboxylase périphérique ou de la catéchol-O-méthyl transférase (COMT), afin de diminuer la transformation périphérique et ainsi de diminuer les effets secondaires tout en multipliant par 10 la disponibilité au niveau du système nerveux central (les effets secondaires tels que nausées ou vomissements deviennent rares si les doses sont progressivement augmentées). La réponse est variable d'un individu à l'autre[149]. Forme oraleLa L-DOPA a une demi-vie (temps au bout duquel la molécule est à moitié éliminée de l'organisme) comprise entre 1 h 30 et 3 h. Les prises du médicament seront donc répétées et régulières dans la journée pour maintenir un taux sanguin stable, et un effet clinique permanent, idéalement à distance d'un repas protéiné[149]. L'effet de la L-DOPA va se modifier au cours du temps en raison d'une augmentation de la sensibilité des récepteurs cérébraux à la L-DOPA et de la diminution de la durée d'action de chaque prise de médicaments. Ces deux particularités vont respectivement entraîner des fluctuations d'effet et des dyskinésies (mouvements involontaires). Les fluctuations motrices peuvent être précoces. Le malade présente des états de blocage au cours de la journée imposant des modifications d'horaires et l'utilisation de formes à libération prolongée. Les dyskinésies surviennent le plus souvent au moment où les taux de L-DOPA sont les plus importants dans le sang. Elles peuvent être retardées par la prise d'agonistes dopaminergiques. Lorsque celles-ci surviennent, il est recommandé de diminuer la dose de la prise unitaire de L-DOPA. Autres voiesEn raison de la courte demi-vie de la L-DOPA et afin de limiter ses fluctuations d'effet, il est également possible d'administrer la L-DOPA sous forme de gel en flux continu directement dans le duodénum ou dans la partie haute du jéjunum. Cela est rendu possible par une sonde à demeure mise en place lors d'une gastrostomie endoscopique percutanée comprenant la mise en place d'une sonde transabdominale externe reliée à une pompe portable et d'une sonde intestinale interne[159]. Une forme inhalée a également été développée, permettant de shunter le tube digestif[160]. Agonistes de la dopamineLa deuxième grande catégorie de traitement médicamenteux est la classe des agonistes dopaminergiques : bromocriptine, cabergoline, pramipexole, ropinirole, pirebidil, lisurdide, apomorphine. Ces substances agissent directement sur les récepteurs postsynaptiques de la voie nigrostriée. Elles sont moins efficaces sur les symptômes moteurs que la L-DOPA. Elles sont néanmoins utilisées en première intention chez le sujet jeune car elles retardent l'utilisation de la L-DOPA, qui favorise l'apparition de dyskinésies. Ces médicaments peuvent entraîner des effets indésirables de type nausées, vomissements, œdèmes, hallucinations et troubles du contrôle des pulsions. La dernière classe thérapeutique agit en inhibant la monoamine oxidase, enzyme qui catabolise la dopamine. Les deux molécules utilisées dans ce but sont la sélégiline et la rasagiline. Celles-ci peuvent remplacer pendant une courte durée la L-DOPA au début de la maladie. Elles sont parfois utilisées en première intention surtout chez les patients les plus jeunes afin d'économiser la L-DOPA. AutresD'autres traitements médicamenteux existent en particulier pour optimiser l'efficacité de la L-DOPA : le tolcapone peut être proposé[150], entacapone. L'importance de l'effet placebo est à noter dans cette maladie, avec une amélioration de près de 15 % des cas[161]. À la fin des années 1990, un hasard circonstanciel[Laquelle ?] a conduit à explorer, dans un cadre médical contrôlé, la piste potentiellement prometteuse de la MDMA, connue sous le nom d'Ecstasy[162] comme drogue récréative. Son utilisation en complément des traitements usuels, notamment par la L-Dopa, permettrait de réduire sensiblement les effets iatrogènes. Un reportage de la BBC — repris en français par l’émission 36.9° — décrit les modalités de cette découverte, sous l’égide de l’université de Manchester[162]. Des injections de toxine botulique peuvent être prescrites dans le cadre de la dystonie des orteils[163]. L'amantadine et l'istradefylline sont également utilisés[156]. Symptômes non moteursVoie sérotoninergiqueLa maladie de Parkinson implique la dégénérescence de la voie dopaminergique ainsi que de multiples voies non dopaminergiques telles que la voie sérotoninergique[164]. Les inhibiteurs de la monoamine-oxydase B (indiqués dans le cadre du traitement antiparkinsonien) agissent sur ces voies en inhibitant la dégradation de la sérotonine une fois relarguée dans la fente synaptique, ces médicaments ont donc une action sur les symptômes dépressifs associés à la maladie de Parkinson. Toutefois, d'autres antidépresseurs peuvent être prescrits en plus selon les besoins du patient[163]. Voie cholinergiqueLa plupart des systèmes cholinergiques, muscariniques et nicotiniques sont affectés par la maladie de Parkinson[165]. Les médicaments anticholinergiques ont été les premiers utilisés en maladie de Parkinson, mais avec une efficacité limitée. La Haute Autorité de santé les recommande toujours dans le cadre du traitement antiparkinsonien en fonction de l'âge et du retentissement moteur de la maladie. De plus, ils sont également indiqués pour le traitement de la constipation[163]. Des études ont aussi démontré un effet protecteur de la nicotine sur la dégénérescence liée à la maladie. En effet, une corrélation inverse existe entre la consommation de cigarette et l'apparition de la maladie[166]. La rivastigmine semble utile dans les troubles cognitifs et l'apathie[167]. Traitements non médicamenteuxStimulation cérébrale profonde La stimulation cérébrale profonde (SCP) est un traitement chirurgical efficace sur les trois symptômes moteurs de la maladie de Parkinson : tremblements, raideur et akinésie. Elle a été pratiquée pour la première fois chez l'être humain en 1993 par l'équipe de Alim Louis Benabid et Pierre Pollak à Grenoble, après des études menées chez le primate non humain par Abdelhamid Benazzouz à Bordeaux[168]. La SCP est aujourd'hui réalisée sur des patients dans plusieurs hôpitaux français, et à travers le monde. Le centre Clinatec en réalise à l'aide de dispositifs nanométriques élaborés sur place. L'opération consiste à implanter par stéréotaxie deux électrodes dans une région cérébrale précise. Généralement, il s'agit du noyau sous-thalamique. Ces régions d'implantation sont déterminées grâce à une IRM préopératoire. Les électrodes sont ensuite reliées à un neurostimulateur. Ce dernier est implanté sous la peau au niveau de la région sous-claviculaire ou abdominale. Le neurostimulateur générera par la suite de faibles impulsions électriques. Ces impulsions vont interrompre le signal émis par le cerveau responsables des symptômes moteurs de la maladie. Les mécanismes qui atténuent ainsi ces signaux sont encore mal connus. Cette information devrait demander une certaine prudence dans l'utilisation de la SCP. Ainsi, il est possible dans la plupart des cas d'alléger le traitement médicamenteux des patients, jusqu'à une diminution des doses de 50 %. Cependant, les deux options thérapeutiques sont complémentaires. Le traitement chirurgical n'est, en aucun cas, une alternative au traitement médicamenteux. La SCP nécessitant des opérations chirurgicales, elle présente les mêmes risques que toute autre chirurgie. Ces risques sont principalement de nature hémorragique et infectieuse. De plus, le fait que le dispositif implanté traverse des parties du cerveau peut potentiellement engendrer des complications neurologiques. Cependant, la mortalité chirurgicale, difficile à évaluer, est très faible. La SCP nécessite une intervention lourde, c'est pourquoi les candidats à l'opération doivent répondre à des critères bien précis. Le patient doit développer la maladie depuis au moins 5 ans et ne présenter ni trouble cognitif sévère, ni troubles psychiatriques. Une bonne sensibilité à la L-DOPA est un critère essentiel de sélection, car elle est prédictive de l'efficacité de la SCP. Enfin, l'âge en soi n'est pas un critère discriminant, mais certaines maladies dont la fréquence augmente avec l'âge le sont. Les patients aptes à subir l'opération ne représentent que 10 % de la population malade. En France, les critères pour être éligible à une stimulation cérébrale profonde sont de ne pas présenter de troubles cognitifs, avoir de moins de 70 ans et présenter les signes caractéristiques susceptibles d'être amélioré par la stimulation cérébrale profonde[12]. Selon les recommandations de bonne pratique de la Haute Autorité de santé, elle se prescrit pour des patients dont la qualité de vie est altérée du fait du mauvais contrôle médicamenteux de l'état moteur (dyskinésies invalidantes liées au traitement médicamenteux et fluctuations d'effet thérapeutique)[163]. Destruction du thalamusLa destruction d'une partie du thalamus (noyau intermédiaire ventral) est efficace sur les tremblements réfractaires. Elle est pratiquée par l'application d'ultrasons focalisés de haute intensité guidée par une IRM cérébrale[169]. Le globus pallidus pourrait être également une cible[170]. KinésithérapiePlusieurs revues systématiques[171] et méta-analyses[172] existent sur l'effet de la kinésithérapie sur les symptômes de la maladie de Parkinson. Elles montrent que la kinésithérapie :
Elle peut être aidée par des systèmes de réalité virtuelle[175]. Mesures diététiquesUne alimentation riche en protéines pourrait réduire l'efficacité de la levodopa par compétition au niveau de son absorption intestinale. Mais les études n'ont pas confirmé l'intérêt d'une diète en protéines. La prise du médicament en début de repas est parfois conseillée[réf. nécessaire]. Exercices physiquesLa pratique régulière d'exercices (éventuellement dans le cadre d'activités physiques adaptées) est essentielle pour maintenir mobilité, flexibilité, équilibre et pour combattre les effets et symptômes secondaires. De plus, la pratique régulière d'un sport permet d'augmenter la sécrétion naturelle de dopamine[176]. Les résultats concrets des effets de la réadaptation physique sur la maladie de Parkinson montrent une amélioration fonctionnelle notable[177],[178]. La pratique d'exercices physiques intenses permettrait également de ralentir la progression de la maladie et ainsi retarder la prise de médicaments selon une étude menée à l'Université Northwestern[179],[180]. Il existe des preuves expérimentales chez l'animal qu'un effort intense et une alimentation pauvre ralentissent la progression de la maladie[12]. Une étude de 2023 confirme que l'exercice intensif améliore les symptômes moteurs et cognitifs de la maladie de Parkinson en restaurant la plasticité synaptique[181]. Thérapie cognitiveLa thérapie cognitivo-comportementale est utile dans les symptômes psychiatrique de la maladie[182]. Stimulation rythmique auditiveLa stimulation rythmique auditive (SRA) est une technique de rééducation neurologique consistant à compenser une perte de régulation motrice, survenant dans le cadre d’atteintes neurologiques à conséquence sur le plan moteur, par une stimulation sensorielle externe, médiée par le son. Le patient va synchroniser ses pas sur la stimulation perçue et pourra développer une marche plus fluide et rythmée. Cette technique est utilisée en rééducation par les kinésithérapeutes afin de soutenir des exercices impliquant un travail du rythme. Cette méthode est également efficace pour réduire la durée et le nombre d'épisode de freezing (ou blocages à la marche)[183]. Des dispositifs comme le WALK-DTX ou beatMove[184],[185] mettant en œuvre cette technique sont aujourd’hui proposés, dans une optique de rendre accessible l’auto-rééducation à domicile et de permettre aux patients de conserver une activité physique régulière[186]. De nombreuses études démontrent une amélioration de la longueur de foulée et de la vitesse de marche lors de l’utilisation de la SRA dans le cadre de la maladie de Parkinson[187]. Il existe une réduction des chutes et de leur gravité après 24 semaines d'entrainement à base de SRA[188]. Prise en charge orthophoniqueLa prise en charge orthophonique est indiquée dans le cadre des symptômes de troubles de la parole, tenant de problèmes de déglutition ou encore de la micrographie. La rééducation du langage vise à lutter contre la parésie des muscles de la face. Elle est souvent trop tardivement prescrite par les médecins. Sous l'impulsion de Joseph Sohet, patient, et de Claude Frémont, orthophoniste, un recueil de textes aux phonèmes spécialisés est édité[189]. Il existe une méta-analyse sur l'efficacité de l'orthophonie dans la maladie de Parkinson. Elle conclut que son efficacité n'est pas prouvée[190]. Recherche de nouveaux traitementsThérapie géniqueCette technique consiste à injecter dans certains zones du système nerveux central des vecteurs viraux porteurs de certains gènes. Ces gènes vont être intégrés dans le génome des cellules hôtes et sécréter des substances neuroprotectrices ou des enzymes intervenant dans la synthèse de neuromédiateurs. Des études préliminaires ont montré des premiers résultats positifs en ce qui concerne la tolérance chez l'être humain, mais l'efficacité clinique reste à démontrer[191]. En 2020, des chercheurs révèlent avoir réussi à guérir définitivement des souris de la maladie de Parkinson en induisant la conversion d'astrocytes in situ en neurones dopaminergiques[192],[193],[194]. Cellules souchesIl s'agit d'une piste thérapeutique majeure qui consiste à transplanter des cellules souches dans le striatum. Ces cellules sont totipotentes et peuvent en théorie se transformer en cellules neurales. Il existe encore de nombreux obstacles, en particulier liés au risque de cancérisation, avant d'envisager une utilisation thérapeutique chez l'être humain. Les résultats restent inconstants, avec une amélioration plus visible chez les jeunes patients[195] et qui persiste à très long terme[196]. La difficulté d'obtention des cellules, la lourdeur de la méthode et la nécessité d'immunosuppression limitent le développement de cette technique. Du fait de la contagion allant de neurone à neurone des corps de Lewy, il est peu susceptible que ces thérapies soient efficaces à moyen comme à long terme avant qu'une façon d'enrayer la progression de la pathologie de Lewy, voire d'en nettoyer les inclusions, ne soit découvert[197],[198],[199]. Facteurs neurotrophesLes facteurs neurotrophes forment une famille disparate de messagers cellulaires ayant pour rôle ou pour effet de stimuler le développement des neurones et leur survie une fois qu'ils sont à maturité. Ils sont également impliqués dans le processus de plasticité cérébrale qui est mis en mouvement à la suite d'une atteinte au cerveau. Parmi ceux-ci, le facteur neurotrophe dérivé de la glie (GDNF) s'avère particulièrement prometteur dans la maladie de Parkinson. Un dispositif d'injection est installé chirurgicalement à la base du cerveau pour que le GDNF soit administré directement dans le putamen. Le facteur neurotrophe est injecté quotidiennement et des améliorations sont observées variant autour de 40 % sur les échelles de gravité de la maladie (échelle UPDRS). La procédure comporte des risques d'infections, comme toute intervention nécessitant un port permanent ; le port doit alors être enlevé. La Fondation Michael J. Fox subventionne la recherche sur une voie d'administration moins coûteuse et risquée, la voie intranasale, qui permet d'outrepasser la barrière hématoencéphalique Stimulation magnétique transcrânienneLa stimulation magnétique transcrânienne (SMT) est, comme la stimulation cérébrale profonde, un traitement par stimulation électrique du cerveau. Cette technique est à l'étude depuis 2004 et continue d'être évaluée, notamment par le Dr David Benninger au sein du CHUV, en Suisse[200]. Des patients volontaires reçoivent actuellement[Quand ?] de brèves impulsions magnétiques délivrées par une bobine placée sur leur cuir chevelu. Ces impulsions ne provoquent aucune douleur. Elles sont censées moduler l'activité des neurones du cortex moteur. Cette région du cerveau est en effet à l'origine des mouvements des muscles. Cette technique non invasive est bien moins lourde que la SCP. Elle pourrait donc concerner un plus grand nombre de patients et constitue ainsi un espoir pour les chercheurs. Stimulation par lumière infrarougeCette technique dénommée Near InfraRed (NIR) est lancée par le centre Clinatec du CEA Grenoble en 2013[201] et a pour objectif de démontrer l'efficacité de la lumière proche de l'infrarouge dans la neuroprotection face à la maladie de Parkinson. Un premier essai clinique démarre le lorsqu'un patient est opéré afin de lui poser une sonde dans le cerveau permettant d'illuminer les neurones et ainsi d'en limiter leur dégénérescence[202]. Cet essai clinique est prévu pour 14 patients atteints de cette maladie depuis moins de deux ans et âgés de moins de 65 ans[203]. Stimulation électrique de la moelle spinaleUn traitement par stimulation électrique de la moelle spinale est également à l'étude et donne en des résultats très prometteurs lors des premiers tests sur des souris et des rats[204],[205]. ImmunothérapieUn traitement prometteur à base d’anticorps monoclonaux ciblant les dépôts de protéines α-synucléines pour les détruire[206] est en entré dans la phase II de l’étude clinique avec de 300 patients[83]. Le but du traitement est de ralentir le processus dégénératif, voire de le stopper[206]. Les patients reçoivent une perfusion par mois. AntioxydantsL'acide urique, mieux connu pour son rôle dans la goutte, est aussi un antioxydant présent chez l'homme et les grands singes dont les concentrations sont inversement proportionnelles à la gravité des symptômes dans la maladie de Parkinson[207]. La susceptibilité de la substance noire à l'oxydation est due à sa teneur en fer, qui accélère le taux de production de « rouille » cellulaire. Même la DOPA et la dopamine peuvent devenir toxiques au contact de métaux de transition comme le fer et le cuivre. L'acide urique est particulièrement intéressant dans la MP en raison de sa capacité à lier ces métaux, en plus de ses capacités antioxydantes intrinsèques[207]. L'acide urique et les autres antioxydants peuvent être mesurés dans des laboratoires spécialisés par l'entremise des hôpitaux et des spécialistes prenant en charge le patient[208]. Injection de venin d'abeilleEn 2013, à la suite d'une observation clinique à San Francisco[209], des chercheurs ont découvert que l'apamine, un des composants actifs du venin d'abeille, semblait capable de freiner la dégénérescence des neurones dopaminergiques. Ils ont ensuite réalisé des tests sur des souris et ont constaté l'efficacité de cette technique. Chez certaines souris, des effets secondaires ont toutefois également été observés à la suite de l'administration du venin d'abeille. Les chercheurs restent donc prudents, conscients du risque de réactions allergiques potentiellement fatales, mais ont tout de même formulé l'hypothèse que les allergènes contribuaient peut-être à l’effet protecteur des neurones dopaminergiques[210]. Chélateur de ferEn 2014, en se basant sur l'hypothèse que dans les maladies neurodégénératives, notamment la maladie de Parkinson, il existe une accumulation du taux de fer dans certaines régions du cerveau[211], un essai a été réalisé avec un chélateur de fer, une molécule capable de capturer le fer pour en permettre l'élimination. La défériprone, déjà commercialisée dans le traitement de la bêta-thalassémie, a montré à 12 mois de traitement une amélioration des symptômes[212],[213]. Cette étude a été infirmée par une autre, menée à plus grande échelle et utilisant la défériprone, montrant au contraire, une aggravation des symptômes sous ce traitement[214]. Inhibiteur de neurotoxicité de l'α-synucléineLe CLR01, un inhibiteur de la neurotoxicité de l'α-synucléine, a aboli l'agrégation et la toxicité de cette molécule, in vitro, et a amélioré significativement le phénotype et la survie d'un nouveau modèle animal d'α-synucléinopathie (un poisson zèbre mutant ; dans le groupe contrôle, tous les mutants sont morts après deux à trois jours)[215]. Selon un documentaire, le mannitol pourrait être efficace pour soigner la maladie de Parkinson. Des essais cliniques de phase 2 sont en cours en 2020[216]. Elles se basent sur une recherche de 2003 montrant que le mannitol agit in vitro comme un puissant inhibiteur de l'agrégation de la α-synucléine (α-syn) qui suspectée d'être à l'origine de la maladie[217]. Histoire et sociétéHistorique Plusieurs sources anciennes, incluant un papyrus de l'ancienne Égypte, un traité de médecine ayurvédique, la Bible ou des textes de Galien, décrivent des symptômes semblables à ceux observés dans la maladie de Parkinson[218]. Après Galien (IIe siècle), on ne retrouve pas de descriptions décrivant un tableau de Parkinson jusqu'au XVIIe siècle[218]. Aux XVIIe et XVIIIe siècles, plusieurs auteurs écrivent sur le sujet, notamment Sylvius, Gaubius, Hunter et Chomel[218],[219],[220]. En 1817, un médecin anglais, James Parkinson, publie une description claire et détaillée de six patients présentant les symptômes de la maladie qui porte maintenant son nom, et qu'il dénomme alors paralysis agitans[221]. An Essay on the Shaking Palsy décrit le tremblement de repos caractéristique, la posture et la démarche anormales, la paralysie et la diminution de la force musculaire, ainsi que l'évolution de la maladie au fil du temps[221],[222]. Les premiers neurologues à avoir étudié la maladie sont Armand Trousseau, Gowers, Kinnier Wilson et Wilhelm Erb. Et particulièrement Jean-Martin Charcot, dont les études effectuées entre 1868 et 1881 constituent une étape majeure dans la compréhension de la maladie[221]. Il fit entre autres la distinction entre la rigidité, la faiblesse et la bradykinésie et défendit le renommage de la maladie en l'honneur de James Parkinson[221]. En 1911, Frederic Lewy décrit les particules microscopiques présentes dans les cerveaux atteints, plus tard appelées « corps de Lewy[221] ». En 1919, Konstantin Tretiakoff rapporte que la substantia nigra est la principale structure cérébrale touchée, fait qui ne sera reconnu que tardivement, après d'autres études publiées par Rolf Hassler en 1938[221]. Les modifications biochimiques au niveau cérébral furent identifiées dans les années 1950, surtout grâce aux travaux de Arvid Carlsson sur la dopamine, un neurotransmetteur sécrétée par le locus niger et dont la diminution joue un rôle majeur dans la maladie de Parkinson[223]. La démonstration d'une diminution cérébrale en dopamine dans la maladie de Parkinson a été publié en 1960 par Ehringer et Hornykiewicz[224]. En 1990, Delong publie un modèle du fonctionnement des boucles des ganglions de la base permettant d'expliquer la cause de la triade parkinsonienne[23]. En 1997, il est découvert que l'α-synucléine est le composant principal des corps de Lewy[225]. En 2003, Braak et collaborateurs publient un modèle de l'évolution anatomopathologique de la maladie de Parkinson sporadique[18]. En France, la Sécurité sociale a reconnu en 2006 un cas de maladie de Parkinson comme maladie professionnelle pour un ancien salarié agricole[61]. En 2008, pour la première fois, le transfert pathogène de neurone à neurone de l'α-synucléine est démontré chez l'humain : des greffes de neurones issus de fœtus développent les inclusions de Lewy plus d'une décennie après la chirurgie de leur implantation[197],[198],[199]. Depuis le , le lien entre la maladie de Parkinson et les pesticides est officiellement reconnu par l'État français avec l'entrée en vigueur du décret no 2012-665[62],[63],[64]. Les anticholinergiques et la chirurgie (par lésion du faisceau pyramidal ou des ganglions de la base) étaient les seuls traitements disponibles jusqu'à l'arrivée de la levodopa, qui réduisit considérablement leur utilisation[219],[226]. La Levodopa fut synthétisée pour la première fois en 1911 par Casimir Funk, mais on s'y intéressa peu jusqu'au milieu du XXe siècle[223]. Elle est entrée dans la pratique clinique en 1967 et a apporté une véritable révolution dans la prise en charge thérapeutique de la maladie de Parkinson[223],[227]. À la fin des années 1980, la stimulation cérébrale profonde devint un nouveau traitement possible[228]. Société et médiasPersonnalitésPersonnes célèbres atteintes d'une maladie de Parkinson :
Notes et références
Voir aussiBibliographie
Articles connexes
Liens externes
|